Diagnóstico final: Cáncer de pulmón
DISCUSIÓN
La correlación entre las diferentes técnicas de imagen es fundamental para la correcta estadificación del paciente con sospecha de neoplasia pulmonar. En el presente caso, destaca una aparente discordancia radiológica entre la radiografía de tórax inicial y la tomografía computarizada (TC) de contraste. Mientras que la placa simple revelaba una masa pulmonar asociada a un derrame pleural masivo que ocupaba gran parte del hemitórax, la TC posterior mostraba la persistencia de la masa pero una ausencia casi total de líquido pleural.
Esta inconsistencia se resuelve mediante el análisis minucioso de los cortes axiales de la TC, donde se identifica la presencia de un catéter de drenaje pleural in situ. La resolución del derrame entre ambas pruebas no responde a una evolución natural de la patología, sino a una intervención terapéutica-diagnóstica intermedia. El drenaje permite, además, una mejor caracterización del tumor primario al eliminar el efecto de «ensombrecimiento» o silueta que genera el líquido, facilitando la delimitación de los bordes de la lesión y su relación con las estructuras mediastínicas.
Desde el punto de vista de la estadificación, el uso del sistema TNM (Tumor, Node, Metastasis) es el estándar de oro para determinar el pronóstico y la estrategia terapéutica. Este sistema se utiliza para unificar criterios internacionales y decidir si el paciente es candidato a cirugía, quimioterapia o radioterapia.
Clasificación T (Tamaño y extensión tumoral):
- T1: <3 cm (T1a: <1 cm; T1b: 1-2 cm; T1c: 2-3 cm).
- T2: >3 cm hasta 5 cm, o invasión de pleura visceral/bronquio principal.
- T3: >5 cm hasta 7 cm, o invasión de pared torácica, diafragma, nervio frénico o nódulos en mismo lóbulo.
- T4: >7 cm, o invasión de mediastino, corazón, grandes vasos, tráquea, esófago o nódulos en distinto lóbulo ipsilateral.
En este caso, la lesión se clasifica como T4. Esta categoría se asigna generalmente cuando el tumor presenta un tamaño superior a 7 cm o, independientemente del tamaño, invade estructuras críticas como el mediastino, el corazón, los grandes vasos, la tráquea, el esófago o cuerpos vertebrales. También se considera T4 si existen nódulos tumorales separados en diferentes lóbulos del mismo pulmón.
Clasificación N (Nódulos linfáticos):
- N0: Sin afectación ganglionar regional.
- N1: Ganglios peribronquiales/hiliares ipsilaterales.
- N2: Ganglios mediastínicos ipsilaterales y/o subcarinales.
- N3: Ganglios mediastínicos/hiliares contralaterales o supraclaviculares.
La clasificación se sitúa entre Nx (cuando los ganglios no pueden ser evaluados) o N2. Un estadio N2 indica metástasis en los ganglios linfáticos mediastínicos ipsilaterales y/o subcarinales. La distinción entre N1 y N2 es crítica, ya que la afectación N2 suele marcar el límite de la resecabilidad quirúrgica inmediata.
Clasificación M (Metástasis):
- M0: Sin metástasis a distancia.
- M1a: Metástasis pleurales, pericárdicas o nódulo en pulmón contralateral.
- M1b: Una única metástasis extra-torácica.
- M1c: Múltiples metástasis en uno o varios órganos.
Se clasifica como M0, lo que indica que, tras el estudio de extensión (que incluye habitualmente TC toraco-abdominal y, en ocasiones, PET-TC o RM cerebral), no se han detectado focos tumorales en órganos distantes ni en el pulmón contralateral.
Es relevante mencionar que la presencia inicial de un derrame pleural masivo plantea un dilema en la estadificación. Si el líquido pleural fuera citológicamente positivo para células tumorales, el caso se reclasificaría automáticamente como un estadio M1a (metástasis a distancia en el ámbito torácico). Sin embargo, la resolución mediante drenaje y el análisis del líquido son pasos procedimentales necesarios para diferenciar un derrame paraneoplásico (obstructivo o linfático) de uno puramente metastásico. El hallazgo del catéter en la TC no solo justifica la ausencia de líquido, sino que evidencia la búsqueda activa de esta confirmación citológica para cerrar el diagnóstico de extensión.
En la siguiente imagen se puede observar un corte axial donde se aprecia un catéter en el lado izquierdo del pulmón, usado para el drenaje del derrame pleural.
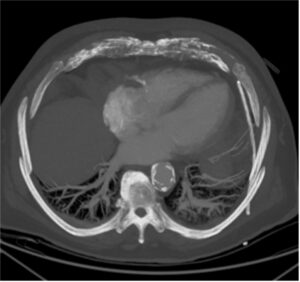
TC de tórax con contraste intravenoso (ventana de mediastino)